| Schlüsselpunkte | Wichtige Details |
|---|---|
| 🧠 Definition | Diabetische Neuropathie: Nervenschädigung im Zusammenhang mit schlecht eingestelltem Diabetes |
| ⚡️ Mechanismen | Hyperglykämie schädigt kleine Gefäße und Nervenfasern |
| ⚠️ Symptome | Kribbeln, Taubheitsgefühle, nächtliche Schmerzen |
| 💊 Behandlungen | Medikamente, Physiotherapie, orthopädische Einlagen |
| 🦶 Prävention | Blutzuckerkontrolle, regelmäßige podologische Untersuchungen |
| 📈 Diagnose | Tests Monofilament, Elektromyogramm |
| 🌱 Lebensstil | Ausgewogene Ernährung, körperliche Aktivität |
Die diabetische Neuropathie ist die häufigste nervliche Komplikation bei Menschen mit Typ-1- oder Typ-2-Diabetes. Oft erst wahrnehmbar, wenn die Schäden bereits bestehen, stört sie die Signalübertragung zwischen dem Nervensystem und den Zielorganen. Dennoch kann eine frühzeitige Behandlung das Leiden erheblich verringern und die Entwicklung irreversibler Folgeschäden begrenzen.
Diese Nervenschädigung ist keineswegs eine unausweichliche Folge, sondern entsteht durch schlecht kontrollierten Blutzucker und ein chronisch entzündliches Umfeld. Und obwohl viele Patienten sie vernachlässigen, erhöhen ein Bildungsweg, regelmäßige Kontrollen und angepasste Behandlungen die Chancen, Sensibilität und Lebensqualität zu erhalten.
Sommaire
Wie entsteht die Neuropathie bei Diabetikern?
Grundsätzlich schwächt die korrosive Wirkung des Zuckers die Mikrozirkulation. Die kleinen Gefäße, die die Nervenfasern versorgen, verdicken sich, verlieren ihre Elastizität und liefern nicht mehr ausreichend Sauerstoff und Nährstoffe. Gleichzeitig lagern sich fortgeschrittene Glykationsendprodukte (AGE) im Gewebe ab, die die neuronalen Funktionen stören.
Je nach betroffenem Nerventyp unterscheidet man mehrere Formen:
- Periphere Neuropathie (die häufigste) betrifft vor allem die unteren Gliedmaßen und Füße.
- Autonome Neuropathie beeinträchtigt das vegetative Nervensystem, das für die Regulation von Herz, Verdauung und Blase verantwortlich ist.
- Proximale Neuropathie, weniger häufig, führt zu Schwäche im Oberschenkel oder in der Hüfte.
- Fokale Neuropathie äußert sich durch eine Lähmung eines einzelnen Nervs (z. B. des Hirnnervs).
Jede Form folgt einem eigenen zeitlichen Verlauf, doch alle haben denselben gemeinsamen Nenner: schlecht kontrollierte Hyperglykämie.
Welche Symptome gibt es?
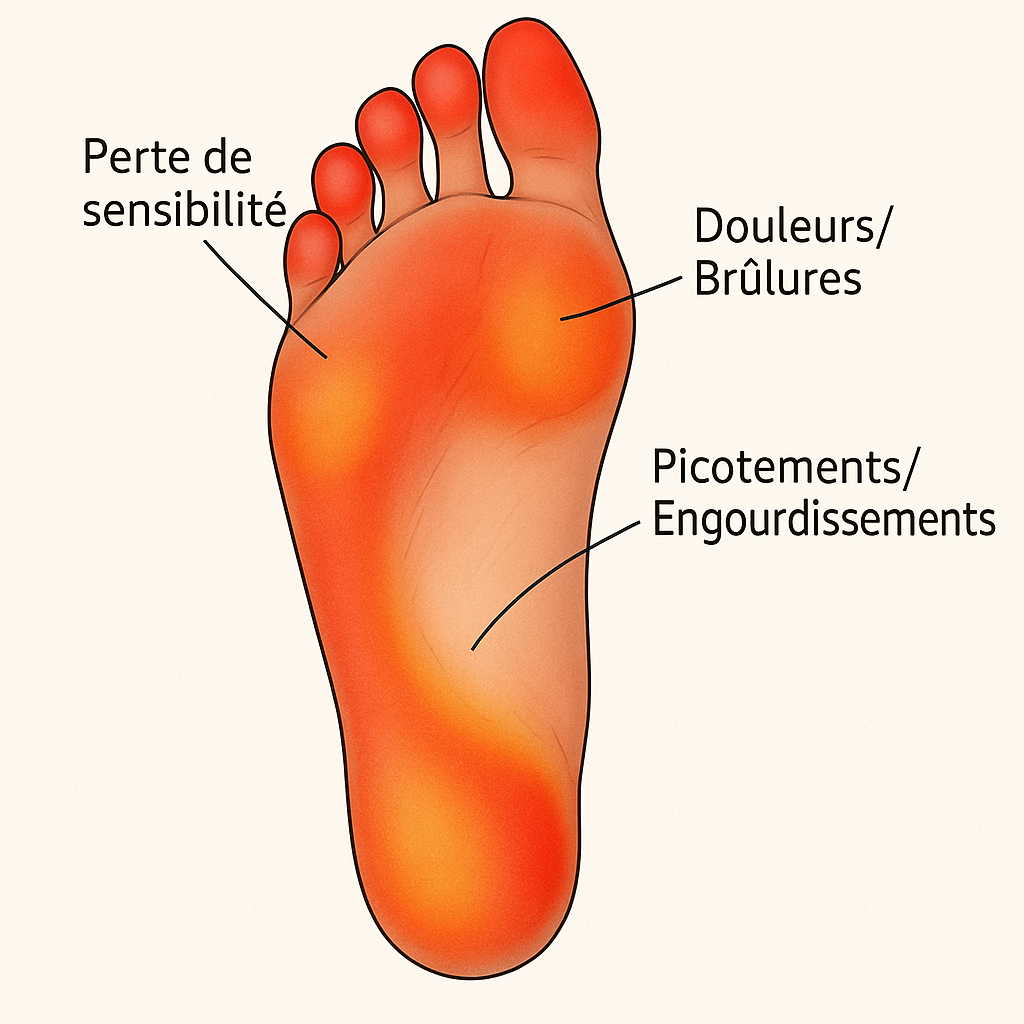
Sinnesstörung an den Extremitäten
Die ersten Anzeichen sind unspektakulär und werden oft als einfache Müdigkeit oder eine ungünstige Schlafposition gedeutet. Doch dieses Kribbeln („Ameisenlaufen“) unter den Fußsohlen oder an den Fingerspitzen ist das häufigste Warnsignal.
Mit der Zeit verändert sich das Empfinden:
- Brennendes Gefühl, manchmal intensiv, das den Eindruck vermittelt, auf Kieselsteinen zu laufen.
- Fortschreitende Taubheit, bis hin zu Beeinträchtigungen beim Greifen oder Gleichgewicht.
- Nächtliche Schmerzen, die den Schlaf stören und zum Bewegen zwingen, ohne Linderung zu finden.
Motorische Beeinträchtigung und muskuläres Ungleichgewicht
In einigen Fällen entwickelt sich eine Schwäche. Die Kontraktilität ist vermindert, es treten Krämpfe auf und das Sturzrisiko steigt. Beim Gehen kann das Fußgewölbe absinken, was maßgefertigte Einlagen erforderlich macht, um die Belastung der Gelenke zu begrenzen.
Verdauungs-, Harn- und Gefäßzeichen
Weniger bekannt sind die Manifestationen der autonomen Neuropathie, die den gesamten Organismus betreffen:
- Verstopfung oder Durchfall durch verlangsamten Darmtransit.
- Orthostatische Hypotonie (Blutdruckabfall im Stehen), die Schwindel verursacht.
- Blasenstörungen: Dranginkontinenz oder unvollständige Entleerung.
- Erektile Dysfunktion oder vaginale Trockenheit, oft unterdiagnostiziert.
Zur Identifikation dieser Symptome stützt man sich auf validierte Fragebögen und eine gezielte klinische Untersuchung. Außerdem weist die Untersuchung der Diabeteszeichen im Vorfeld schnell auf eine umfassende neurologische Abklärung hin.
Mögliche Komplikationen: Ist das ernst?
Ohne Erkennung und Behandlung kann der Sensibilitätsverlust dazu führen, dass kleine Verletzungen – Blasen, Schnitte – übersehen werden, sich infizieren und vertiefen. Fußgeschwüre, die immer häufiger auftreten, stellen das Einfallstor für eine Osteomyelitis dar.
Wenn die Behandlung spät erfolgt, steigt das Risiko einer Amputation der unteren Gliedmaßen. Deshalb geht die tägliche Überwachung (Hautzustand, saubere Socken, geeignete Schuhe) über eine bloße „Routinehandlung“ hinaus: Sie ist ein lebenswichtiger Bestandteil der Versorgung.
Diagnose
Die Untersuchung beginnt oft mit dem Monofilament-Test: Ein feiner Nylonfaden wird auf verschiedene Bereiche des Fußes aufgetragen, um die taktile Wahrnehmung zu beurteilen. Ist die Reaktion ausbleibend oder verändert, wird ergänzt durch:
- Nervenleitungsstudie (Elektromyogramm) zur Messung der elektrischen Übertragungsgeschwindigkeit.
- Sehnenreflexe (Achillessehne, Patellarsehne).
- Fragebögen wie DN4 oder LANSS, die validiert sind, um neuropathische von muskuloskelettalen Schmerzen zu unterscheiden.
Diese Untersuchung kombiniert klinische Daten und biologische Analysen, um die diabetische Ursache zu präzisieren und andere Ursachen auszuschließen (Vitamin B12, Hypothyreose, Alkoholismus).
Verfügbare Behandlungen
Die Behandlung der diabetischen Neuropathie erfolgt auf zwei Ebenen: Schmerzlinderung und Korrektur der zugrunde liegenden Ursache.
Symptomatische Medikamente
Mehrere Arzneimittelgruppen bieten echte Linderung:
- Antineuralgika wie Gabapentin oder Pregabalin, die auf neuronale Calciumkanäle abzielen.
- Trizyklische Antidepressiva (Amitriptylin) oder Serotonin- und Noradrenalin-Wiederaufnahmehemmer (Duloxetin).
- Capsaicin als topische Creme zur lokalen Desensibilisierung der Nervenendigungen.
Metabolischer Ansatz und Rehabilitation
Die Senkung des Blutzuckerspiegels bleibt die Grundlage jeder Strategie. Eine intensive Blutzuckerkontrolle in Verbindung mit therapeutischer Schulung verlangsamt das Fortschreiten der Schäden. Gleichzeitig verbessert die Physiotherapie die Propriozeption und beugt Gelenkversteifungen vor. Maßgeschneiderte orthopädische Einlagen verteilen den Druck und durchbrechen den Teufelskreis von Schmerz und Hinken.
Ergänzungen und sanfte Medizin
Man hört von Nahrungsergänzungsmitteln (Alpha-Liponsäure, B-Vitamin-Komplex) oder sogar Akupunktur. Diese Ansätze verdienen eine sorgfältige Bewertung und ersetzen niemals eine strikte Blutzuckerkontrolle.
Prävention und Lebensstil
Die Bekämpfung des Neuropathierisikos basiert vor allem auf dem täglichen Diabetesmanagement. Hier einige unverzichtbare Schritte:
- Blutzuckerüberwachung mit einem personalisierten Ziel (in der Regel HbA1c < 7 %).
- Fußuntersuchung mindestens einmal jährlich, häufiger bei bereits bestehendem Sensibilitätsdefizit.
- Ausgewogene Ernährung, reich an Ballaststoffen, arm an schnell verfügbaren Zuckern und gesättigten Fetten.
- Regelmäßige körperliche Aktivität (Gehen, Schwimmen, Radfahren) zur Verbesserung der Mikrozirkulation und Glukosetoleranz.
- Tägliche Fußpflege: Hydratation, visuelle Inspektion, passende Schuhe (Druckstellen vermeiden).
Durch die Synchronisation dieser Maßnahmen werden das Auftreten von Symptomen vermieden und langfristige Folgeschäden erheblich reduziert.
FAQ
Kann man die diabetische Neuropathie heilen?
Eine vollständige Heilung ist selten, da sich Nervenfasern langsam oder gar nicht regenerieren, wenn sie schwer geschädigt sind. Dennoch können eine frühzeitige Diagnose, strikte Blutzuckerkontrolle und geeignete Behandlungen das Fortschreiten stoppen und die Schmerzen lindern. Viele Patienten bemerken nach einigen Monaten der Behandlung eine deutliche Verbesserung der Lebensqualität.
Betroffen sind alle Diabetiker?
Nein, aber mehr als 50 % der Menschen mit langjährigem Diabetes zeigen Anzeichen einer Neuropathie. Das Risiko steigt mit der Krankheitsdauer, ebenso bei fehlender Blutzuckerkontrolle und dem Vorhandensein anderer Komplikationen (Retinopathie, Nephropathie). Eine aktive Prävention senkt diese Häufigkeit.
Was ist der Unterschied zu einer klassischen Neuropathie?
Die Ätiologie ist hier direkt mit der Hyperglykämie und ihren metabolischen Folgen verbunden. Eine sogenannte „klassische“ Neuropathie kann hingegen durch Nervenkompression (Ischias), Vitaminmangel oder eine entzündliche Erkrankung verursacht werden. Das Symptomprofil und ergänzende Untersuchungen helfen bei der Abgrenzung.
Wann sollte man einen Neurologen aufsuchen?
Sobald die ersten Kribbelgefühle oder anhaltende Taubheit auftreten. Je schneller die Überweisung erfolgt, desto wirksamer sind die vorgesehenen Behandlungen zum Erhalt der Nervenfunktion. Bei hartnäckigen Schmerzen oder Verdauungs-/Harnstörungen bietet die Zusammenarbeit zwischen Diabetologe, Neurologe und Physiotherapeut einen umfassenden Behandlungsweg.
Fazit
Die diabetische Neuropathie, die oft anfangs symptomlos verläuft, erfordert höchste Wachsamkeit. Eine strenge Blutzuckerkontrolle kombiniert mit einem angepassten Lebensstil lenkt die Gefahr mechanisch ab. Jede podologische Untersuchung, jede positive Reaktion auf das Monofilament ist ein Schritt zur Erhaltung der Autonomie und des Wohlbefindens. Vorbeugen ist besser als das Unumkehrbare heilen zu wollen.
Durch die Verbindung von therapeutischer Schulung, interdisziplinärer Begleitung und Selbstüberwachung ist es möglich, die Grenzen dieser Komplikation hinauszuschieben und das Leben weiterhin in vollen Zügen zu genießen.











