| Puntos clave | Detalles a recordar |
|---|---|
| 🧠 Definición | Neuropatía diabética: daño nervioso asociado a una diabetes mal controlada |
| ⚡️ Mecanismos | Hiperglucemia daña pequeños vasos y fibras nerviosas |
| ⚠️ Síntomas | Hormigueo, entumecimiento, dolores nocturnos |
| 💊 Tratamientos | Medicamentos, fisioterapia, plantillas ortopédicas |
| 🦶 Prevención | Control glucémico, exámenes podológicos regulares |
| 📈 Diagnóstico | Pruebas de monofilamento, electromiograma |
| 🌱 Higiene de vida | Alimentación equilibrada, actividad física |
La neuropatía diabética representa la complicación nerviosa más común en personas que viven con diabetes tipo 1 o 2. A menudo solo es perceptible cuando las lesiones ya están establecidas, altera la transmisión de señales entre el sistema nervioso y los órganos objetivo. Sin embargo, un manejo temprano puede reducir considerablemente el sufrimiento y limitar el desarrollo de secuelas irreversibles.
Lejos de ser una fatalidad, este daño nervioso tiene su origen en una glucemia mal controlada y un entorno inflamatorio crónico. Y aunque muchos pacientes la descuidan, un proceso de educación, seguimiento y cuidados adecuados multiplica las posibilidades de preservar la sensibilidad y la calidad de vida.
Sommaire
¿Cómo ocurre la neuropatía en los diabéticos?
En esencia, es el efecto corrosivo del azúcar lo que debilita la microcirculación. Los pequeños vasos que irrigan las fibras nerviosas se engrosan, pierden flexibilidad y ya no suministran suficiente oxígeno y nutrientes. Paralelamente, productos de glicación avanzada (AGE) se acumulan en los tejidos, perturbando las funciones neuronales.
Según el tipo de nervio afectado, se distinguen varias formas:
- Neuropatía periférica (la más frecuente) afecta principalmente las extremidades inferiores y los pies.
- Neuropatía autonómica impacta el sistema vegetativo, responsable de la regulación cardíaca, digestiva y urinaria.
- Neuropatía proximal, menos común, provoca debilidad en el muslo o la cadera.
- Neuropatía focal se manifiesta por una parálisis de un nervio único (por ejemplo, el nervio craneal).
Cada forma responde a un mecanismo con su propia cronología, pero todas comparten el mismo denominador común: la hiperglucemia mal controlada.
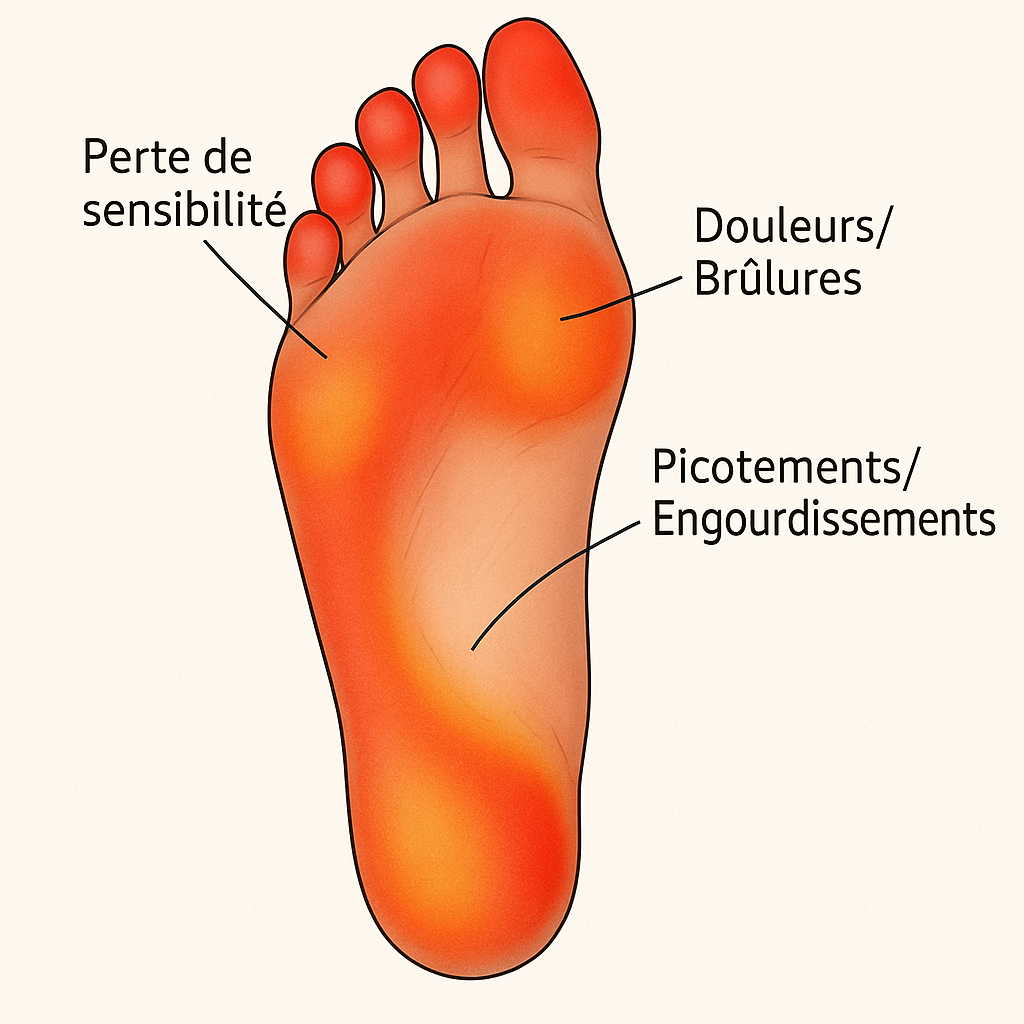
¿Cuáles son los síntomas?
Percepción sensorial en las extremidades
Las primeras señales no son espectaculares, a menudo se interpretan como simple fatiga o una mala posición durante la noche. Sin embargo, estos hormigueos («cosquilleo») bajo la planta de los pies o en la punta de los dedos son la señal de alarma más común.
Con el tiempo, la sensación evoluciona:
- Sensación de ardor a veces intensa, dando la impresión de caminar sobre piedras.
- Entumecimiento progresivo, hasta una molestia en la sujeción o el equilibrio.
- Dolores nocturnos que perturban el sueño y obligan a moverse sin encontrar alivio.
Afectación motora y desequilibrio muscular
En algunos casos, se desarrolla una debilidad. La contractilidad falla, se observan calambres y un riesgo aumentado de caídas. Al caminar, el arco plantar puede colapsar, requiriendo plantillas a medida para limitar el impacto en las articulaciones.
Signos digestivos, urinarios y vasculares
Menos conocidas, las manifestaciones de la neuropatía autonómica afectan a todo el organismo:
- Estreñimiento o diarrea por enlentecimiento del tránsito.
- Hipotensión ortostática (bajada de tensión en posición de pie) que provoca mareos.
- Trastornos de la vejiga: urgencia o vaciado incompleto.
- Disfunción eréctil o sequedad vaginal, a menudo subdiagnosticadas.
Para identificar estas manifestaciones, se utilizarán cuestionarios validados y un examen clínico específico. Además, explorar los signos de la diabetes previamente orienta rápidamente hacia una evaluación neurológica profunda.
Complicaciones posibles: ¿es grave?
Sin detección ni intervención, la pérdida de sensibilidad puede conducir al olvido de pequeñas heridas – ampollas, cortes – que se infectan y profundizan. Las úlceras del pie, cada vez más frecuentes, representan la puerta de entrada a la osteomielitis.
Cuando el tratamiento se realiza tarde, el riesgo de amputación de miembros inferiores aumenta. Por eso, la vigilancia diaria (estado cutáneo, calcetas limpias, calzado adecuado) supera el simple « gesto rutinario »: es un elemento vital del proceso de atención.
Diagnóstico
El examen suele comenzar con la prueba del monofilamento: un fino hilo de nylon aplicado en diferentes zonas del pie para evaluar la percepción táctil. Si la respuesta está ausente o alterada, se completa con:
- Estudio de la conducción nerviosa (electromiograma) para medir la velocidad de transmisión eléctrica.
- Reflejos tendinosos (tendón de Aquiles, rotuliano).
- Cuestionarios tipo DN4 o LANSS, validados para distinguir dolor neuropático y dolor musculoesquelético.
Esta evaluación cruza datos clínicos y análisis biológicos para precisar el origen diabético y descartar otras causas (vitamina B12, hipotiroidismo, alcoholismo).
Tratamientos disponibles
El tratamiento de la neuropatía diabética se plantea en dos frentes: aliviar el dolor y corregir la causa subyacente.
Medicamentos sintomáticos
Varias familias farmacéuticas aportan un alivio real:
- Antineurálgicos como la gabapentina o la pregabalina, que actúan sobre los canales de calcio neuronales.
- Antidepresivos tricíclicos (amitriptilina) o inhibidores de la recaptación de serotonina y noradrenalina (duloxetina).
- Capsaicina en crema tópica para desensibilizar localmente las terminaciones nerviosas.
Enfoque metabólico y rehabilitación
Reducir la glucemia sigue siendo la columna vertebral de toda estrategia. Un seguimiento glucémico intensivo, asociado a una educación terapéutica, frena la progresión de las lesiones. Paralelamente, la fisioterapia mejora la propiocepción y previene la anquilosis. Plantillas ortopédicas a medida distribuyen la presión, rompiendo el círculo vicioso del dolor y la cojera.
Complementos y medicinas suaves
Se habla de suplementos (ácido alfa-lipoico, complejo de vitaminas B), incluso de acupuntura. Estas vías merecen una evaluación rigurosa y nunca reemplazan un control glucémico estricto.
Prevención y hábitos de vida
Atacar el riesgo de neuropatía se basa ante todo en la gestión diaria de la diabetes. Aquí algunos pasos imprescindibles:
- Vigilancia glucémica con un objetivo personalizado (generalmente HbA1c < 7 %).
- Examen podológico al menos una vez al año, con mayor frecuencia si ya existe un déficit de sensibilidad.
- Alimentación equilibrada, rica en fibras, baja en azúcares rápidos y grasas saturadas.
- Actividad física regular (caminar, natación, bicicleta) para mejorar la microcirculación y la tolerancia a la glucosa.
- Cuidado de los pies diario: hidratación, inspección visual, calzado adecuado (evitar puntos de presión).
Sincronizando estas acciones, se evita la aparición de síntomas y se limitan considerablemente las secuelas a largo plazo.
Preguntas frecuentes
¿Se puede curar la neuropatía diabética?
La curación completa es rara, ya que las fibras nerviosas se regeneran lentamente, o incluso no lo hacen cuando están gravemente dañadas. Sin embargo, un diagnóstico precoz, un control glucémico estricto y los tratamientos adecuados pueden detener la evolución y reducir el dolor. Muchos pacientes notan una mejora sensible en la calidad de vida tras algunos meses de tratamiento.
¿Afecta a todos los diabéticos?
No, pero más del 50 % de las personas con diabetes de larga duración presentan signos de neuropatía. El riesgo aumenta con la duración de la enfermedad, así como con la falta de control glucémico y la presencia de otras complicaciones (retinopatía, nefropatía). Una prevención activa disminuye esta incidencia.
¿Cuál es la diferencia con una neuropatía clásica?
La etiología aquí está directamente relacionada con la hiperglucemia y sus consecuencias metabólicas. En cambio, una neuropatía llamada «clásica» puede resultar de una compresión nerviosa (ciática), una deficiencia vitamínica o una patología inflamatoria. El perfil de los síntomas y los exámenes complementarios permiten diferenciar.
¿Cuándo consultar a un neurólogo?
Desde la aparición de los primeros hormigueos o un entumecimiento persistente. Cuanto más rápida sea la orientación, más efectivos serán los tratamientos para preservar la función nerviosa. En caso de dolor rebelde o trastornos digestivos/urinarios, la colaboración entre diabetólogo, neurólogo y fisioterapeuta ofrece un recorrido de atención completo.
Conclusión
La neuropatía diabética, a menudo silenciosa al inicio, requiere una vigilancia constante. Un seguimiento glucémico riguroso junto con un estilo de vida adecuado desvían mecánicamente el peligro. Cada examen podológico, cada respuesta positiva al monofilamento, es un paso hacia la preservación de la autonomía y el confort. Más vale prevenir que intentar curar lo irreversible.
Al articular educación terapéutica, acompañamiento multidisciplinario y auto-vigilancia, es posible retrasar los límites de esta complicación y seguir disfrutando plenamente de la vida.











